Число пожилых россиян увеличивается быстрыми темпами, при этом они часто не обладают крепким здоровьем. Это обостряет проблему организации и развития системы долговременного ухода (СДУ) за пожилыми людьми. Эксперты обсудили подготовленный экспертами Вышки доклад «Система долговременного ухода: уроки международного опыта для России» и модели улучшения деятельности СДУ в ходе работы круглого стола, прошедшего в рамках XXIII Ясинской международной научной конференции НИУ ВШЭ.
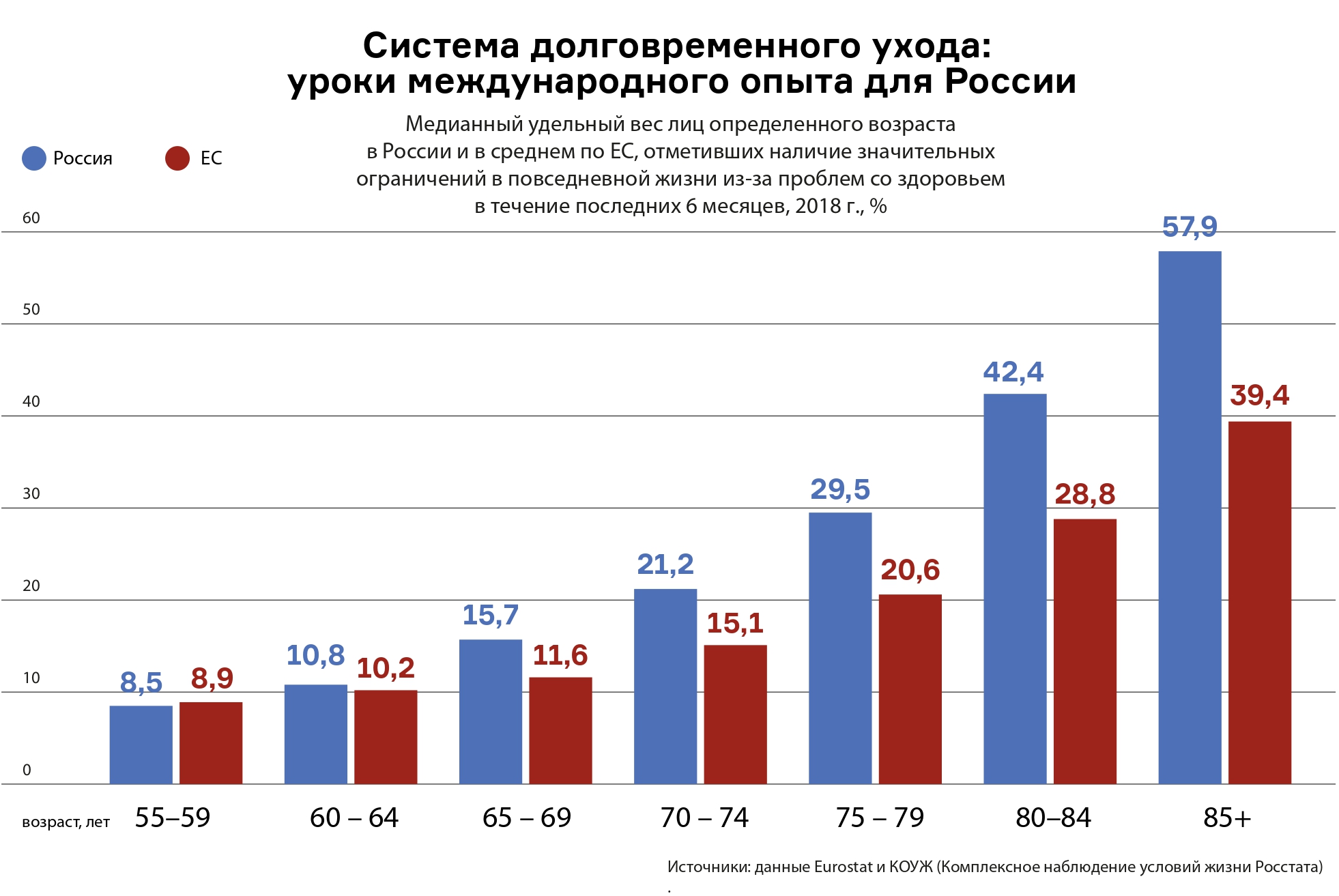
Мероприятие было организовано Научным центром мирового уровня (НЦМУ) «Центр междисциплинарных исследований человеческого потенциала». Инициатор создания НЦМУ, проректор ВШЭ Лилия Овчарова, назвала старение населения одним из ключевых вызовов устойчивому развитию в ближайшие 30–50 лет. Доля населения старше 65 лет за 40 лет выросла в России с 9 до 15%, и этот показатель выше среднемирового. Однако доля населения старше 80 лет недостаточна, что говорит о плохом уходе в старости. «Если мы не создадим систему долговременного ухода, то не достигнем средней продолжительности жизни в 78 лет», — считает она.

Лилия Овчарова, фото: Высшая школа экономики
Научный редактор доклада, заместитель директора Института социальной политики ВШЭ Оксана Синявская, уверена: ученые должны проанализировать международный опыт и рекомендовать варианты, исключающие негативное развитие ситуации в России. Из-за слабости здоровья россиян дефицит самостоятельности у них возникает гораздо раньше, чем у жителей многих других стран, поэтому следует ускорить создание качественной системы ухода, снижающей нагрузку на медицинские учреждения и повышающей качество жизни пожилых людей. Такая система, убеждена Оксана Синявская, перестала быть привилегией богатых стран, стала императивом.
Возникает проблема формирования системы при ограниченных финансовых ресурсах. Сложными вопросами становятся принципы отбора людей для попадания в систему, дифференцирования услуг в зависимости от нуждаемости и степень их адресности. Государства придерживаются разных принципов в оказании помощи: одни оказывают ее широкому кругу желающих, другие предпочитают селективный подход. Последний повышает риск ошибок при отборе и ослабляет эффект сокращения нагрузки на медицину и повышения продолжительности жизни.

Оксана Синявская, фото: Высшая школа экономики
Другой развилкой формирования системы Оксана Синявская назвала выбор модели ее финансирования. Даже при высоких барьерах на входе повышение качества услуг приведет к увеличению расходов. Практически везде государство несет значительную их часть, надежда на средства населения как на главный источник ошибочна.
Моделей системы, ориентированных на страхование, немного, и они действуют в развитых странах (это Нидерланды, Германия, Люксембург, Япония и Южная Корея), но в длительной перспективе такая модель выглядит самой надежной.
Оксана Синявская подчеркнула важность интеграции медицинских и социальных услуг, в ходе которой следует обеспечить защиту прав получателей услуг и контроль качества ухода. Этого, полагает она, можно добиться через процедуру лицензирования и формирование стандартов ухода. Эксперт ВШЭ также отметила важность поддержки родственного ухода, обеспечения оказывающих его семей достаточными ресурсами. Сейчас, полагает она, организации системы препятствует отсутствие информации для объективной оценки результатов социального обслуживания и пилотных проектов. Без качественных систем данных решения не будут научно обоснованными и эффективными.
«Мы в самом начале создания системы ухода, которая работает в отдельных странах уже 30 и даже 40 лет. Ничего не оказывается высеченным в камне, правила и инструменты меняются в зависимости от новых вызовов и возможностей», — подытожила Оксана Синявская.
Главный финансовый уполномоченный России Юрий Воронин считает нынешние пилотные модели долговременного ухода ошибочными, поскольку они, по его мнению, не совершенствуют систему и вместо того, чтобы дополнять действующую модель социального обслуживания, создают параллельную. Применяющиеся в пилотных условиях нынешние принципы отсечения потенциальных потребителей по доходам и нуждаемости он считает неправильными. По его мнению, определение уровня нуждаемости следует передать учреждениям медико-социальной экспертизы, повысив квалификацию ее сотрудников. Юрий Воронин полагает, что финансировать систему следует из бюджета, причем средства должны поступать не только из региональных, но и из федеральных ресурсов. По его мнению, следует скорректировать само название системы, он считает более точным термин «посторонний постоянный уход».

Елизавета Олескина, фото: starikam.org
Директор благотворительного фонда «Старость в радость» Елизавета Олескина отметила важность широкой дискуссии о СДУ: «Мы обсуждаем проблемы со всеми — от сиделок до губернаторов. Нам важно понимать, туда ли мы идем и так ли идем», — сказала она. Она отметила важность глубокого анализа зарубежного опыта долговременного ухода, поскольку использование первых понравившихся вариантов далеко не всегда приводит к успеху в России. «Не стоит пытаться надеть заморский камзол на наш кафтан», — сказала она. Необходимо, чтобы родственники не становились узниками квартир больных деменцией, нужно учитывать возможности регионов, адаптировать к реальности нормативную базу. В частности, сообщила она, из норм оказания помощи исчез пункт, предусматривающий кормление нуждающихся в помощи всего два раза в неделю. «Есть надежда, что приживется идея постоянной помощи. Нуждающиеся в ней и их семьи поверили, что помощь придет», — подытожила директор благотворительного фонда.
Исполнительный директор Ассоциации профессиональных участников системы долговременного ухода Александр Шкребело рассказал, что в 24 пилотных регионах сейчас работают 1500 специалистов, необходимый уход получают около 113 000 человек. Важно также, что максимальный объем помощи на дому для действительно нуждающихся в ней существенно вырос — с 3,5 до 28 часов в неделю. Наименее самостоятельные получают помощь в объеме 14 или 21 часа в неделю. Наконец, СДУ интегрирована в систему социальной защиты, в пилотных регионах внесены изменения в 200 нормативно-правовых актов, регламентирующих работу органов соцзащиты и здравоохранения. «Это для нас почти победа», — сказал Александр Шкребело.
Однако увеличению охвата системы препятствует недостаток финансирования, что порождает дефицит сотрудников, который составляет примерно половину необходимой численности.

Рамаз Ахметели, фото: redcross.ru
По словам президента Национальной лаборатории долговременного ухода Рамаза Ахметели, в докладе НЦМУ удалось выделить все болевые точки. Он полагает, что помощь должна предоставляться не только одиноким людям, но и всем нуждающимся в ней. Другой проблемой он назвал форму обслуживания. «Понятно, что лучше провести старость дома, чем в стационаре, но есть ряд случаев, когда оказать помощь дома невозможно, и надо четко понимать, когда это невозможно», — сказал Рамаз Ахметели. Сейчас по числу мест в стационарах для пожилых людей Россия серьезно отстает от многих развитых и развивающихся стран. По его мнению, нужно точно учитывать степень нуждаемости в помощи. «Часто заказывается уход на дому людям, которые могут без него обойтись, а люди, остающиеся без помощи, буквально гниют дома. Это горько, но я видел это своими глазами», — посетовал президент лаборатории.
По его словам, негосударственные стационарные учреждения развиваются, поэтому важно создать условия, чтобы пожилые люди получали там качественные услуги. Государство, полагает Рамаз Ахметели, должно поощрять участников рынка, работающих хорошо и по правилам, но пока так получается далеко не всегда. Он считает, что в обществе сформирована неправильная иерархия опасностей для пожилых людей, живущих в стационарах. Больше всего люди опасаются пожаров, хотя значительно чаще обитатели домов престарелых страдают от пролежней, падений и даже недоедания. Рамаз Ахметели полагает: к учреждениям, оказывающим услуги ухода, при выдаче лицензий должны предъявляться требования по качеству работ и обучению персонала в зависимости от профиля жильцов.

Мария Морозова, фото: Благотворительный фонд Елены и Геннадия Тимченко
Генеральный директор Фонда Тимченко Мария Морозова в своем выступлении сосредоточилась на заботе о пожилых людях в их ближайшем окружении. Сейчас необходимо объединение всех заинтересованных сторон, что требует тонкой настройки и уникальных решений. В ряде стран уже используются гибридные модели, в рамках которых часть полномочий по уходу передается бизнесу, некоммерческому сектору и семье. Например, в Финляндии операторами услуг ухода становятся частные и некоммерческие организации. В результате затраты на одного клиента старше 75 лет ниже на 25%, чем в соответствующих муниципальных службах, удовлетворенность качеством работы выше. Также клиенты таких служб реже помещались в стационар и обращались в медицинские учреждения.
В России во время пандемии была создана коалиция «Забота рядом», сейчас она объединяет 460 организаций, которые выявили 7000 одиноких пожилых людей, а в общей сложности оказали помощь более 100 000. Большинство НКО работают совместно с бюджетными организациями и привлекают ресурсы местных сообществ. Показательно, что 62% опрошенных получателей помощи сообщили, что получали от НКО уникальные услуги. Системная забота о ближайшем окружении лучше всего реализуется на местном уровне, она помогает пожилому человеку сохранять активность и жить в привычных условиях, резюмировала Мария Морозова.
Подводя итоги обсуждения, Лилия Овчарова подчеркнула, что система поддержки качества жизни пожилых людей будет постоянно совершенствоваться и внимательно изучаться, для ее полномасштабной работы потребуется решить немало проблем, в том числе финансирования, обеспечения кадрами и другими ресурсами. Сейчас к работе над этой темой планируют присоединиться ученые Российской академии наук, соответствующая договоренность достигнута с президентом академии Александром Сергеевым и вице-президентом РАН ученым-иммунохимиком Владимиром Чехониным.
Полностью прочитать доклад можно здесь.
Фото: iStock







